离艾滋病被彻底治愈还有多远?
来源:科学大院
2020年3月10日,一项发表在著名医学期刊《柳叶刀・HIV》上的文章宣布,一位HIV携带者在停药30个月之后仍然维持健康状态,成为了世界上第二个被治愈的艾滋病患者,他也被称为“伦敦病人”。
 “伦敦病人”——Adam Castillejo(图片来源:Andrew Testa for The New York Times)
“伦敦病人”——Adam Castillejo(图片来源:Andrew Testa for The New York Times)
“一旦感染,终身吃药”,
HIV病毒为什么难消灭?
艾滋病堪称是20世纪人类公共卫生领域最大的梦魇,自从1981年美国疾病控制与预防中心通报全球首宗艾滋病毒感染案例起,已有将近4000万人死于这种疾病。
与冠状病毒和流感病毒的飞沫、接触甚至气溶胶传播途径相比,只能通过血液、母婴和性接触传播的HIV看上去并不像可以兴风作浪的样子,然而现状是,医学界与这个狡猾的病毒缠斗将近40年,堪堪打了个平手:现有医疗手段只能用药物将HIV感染者体内的病毒抑制在较低水平,维持携带者不发病和无传染性的状态。
目前,全球仍有近4000万HIV病毒携带者,即便在药物干预下他们与常人的预期寿命无异,但目前还没有方法完全清除患者体内的HIV病毒,即获得医学意义上的治愈仍然遥不可期。
艾滋病为什么难以治疗?我们需要先了解一下HIV病毒是如何攻击人体的。
任何病毒想要进入细胞从事破坏活动,都必须有能够与细胞表面分子结合的相应蛋白质。形象地说,就是拿着能打开细胞表面“锁”的“钥匙”,才能进入细胞。这也就解释了当人体被不同病毒感染时症状不同,比如感冒病毒感染呼吸道上皮细胞,多引起呼吸道症状,而狂犬病毒攻击神经细胞会引起脑部损伤等等。
HIV感染人体细胞是通过一个叫做CD4的糖蛋白分子。CD4 分子大多出现在辅助性T(Th)细胞表面,而Th 细胞是人体免疫系统中非常重要的一部分,它可以通过分泌细胞因子等等方式促进杀伤性T细胞和B细胞的激活,指导免疫系统清除病原体。
HIV感染人体之初,免疫系统也是可以进行抵抗的。然而HIV的阴险之处就在于,被它感染的Th细胞会被杀伤性T细胞清除掉,反过来削弱了免疫反应,这样的恶性循环使得免疫系统不仅不能将HIV清除出去,同时也无力抵御其他病原体的侵袭,最终感染者的免疫系统会被完全破坏,而艾滋病患者也多死于其他感染带来的并发症。
 Th细胞表面CD4分子结构(图片来源:公有领域)
Th细胞表面CD4分子结构(图片来源:公有领域)
除去攻击人类免疫系统这个阴险之处,HIV作为一种RNA病毒,还能够将自身的遗传物质转换成DNA插入人类的基因组。当人类用药物抑制病毒的合成,HIV就隐姓埋名躲藏在细胞的基因组里,一旦药物撤退,HIV就死灰复燃,重新合成病毒颗粒继续感染健康细胞。这也是虽然我们已经研发出抑制HIV的药物,但仍然是“一旦感染,终身吃药”的原因所在。
第一个被治愈的艾滋病患者是谁?
感染艾滋病难治愈,此前只有区区1例患者被完全治愈,他就是堪称奇迹的“柏林病人”。
第一例艾滋病是如何被治愈的?
治疗艾滋病的研究举步维艰,突破出现在研究者发现HIV感染细胞不仅需要CD4,还需要细胞表面另外一个分子作为辅助,多数时候是CCR5,少数时候是CXCR4或者其他分子,也就是说艾滋病毒想要侵入免疫系统,必须同时结合免疫细胞表面的CD4和CCR5。没有CD4分子的免疫系统并不存在,但CCR5并不是人体必需,有一些携带CCR5突变的人(免疫细胞表面没有CCR5分子)依然能正常生活。实际上,CCR5突变基因的携带者对于(R5型HIV引发的)艾滋病是先天免疫的,这种突变在全球人群中的概率大约仅为1%,但在欧洲一些地区却高达10%。
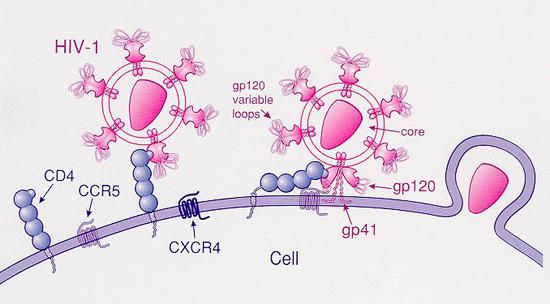 HIV-1型病毒通过CD4和CCR5进入免疫细胞的过程(图片来源:公共领域)
HIV-1型病毒通过CD4和CCR5进入免疫细胞的过程(图片来源:公共领域)
研究者们猜想,假如把免疫系统改造成没有CCR5的版本,就可能让HIV病毒失去所依赖的“标靶”,从而达到让免疫重生并驱除HIV病毒的目的。不过,这种改造目前只可能通过骨髓移植实现,风险极大,而且是否真的有效也不得而知。基于上述原因,相关研究一直没有获得广泛影响,直到柏林病人——蒂莫西·布朗的出现。
蒂莫西·布朗早在1995年就感染了HIV,此后他一直服药接受治疗。然而,2006年,他又被诊断出患有急性骨髓性白血病,生命岌岌可危。血液学专家吉罗·胡特是蒂莫西·布朗的白血病主治医师,他本人并非艾滋病专家。当时,想拯救布朗的生命,就只能尽快进行骨髓移植。胡特医师在准备手术的过程中突发奇想,假如能找到携带CCR5突变基因的骨髓捐献者,就有希望在进行骨髓移植的同时改造病人的免疫系统,从而验证这种疗法的有效性。经过一番艰苦的寻觅,在80名骨髓配型成功的捐献者中,第61人被检测出带有CCR5突变基因。
 柏林病人——蒂莫西·布朗(图片来源:Tumblr)
柏林病人——蒂莫西·布朗(图片来源:Tumblr)
于是,柏林病人幸运地获得了一位携带突变CCR5的捐赠者的骨髓,供体的造血干细胞被移植到柏林病人体内之后。奇迹发生了,正如胡特医生期待的那样,来自供体骨髓的造血干细胞成功发育成一套不受HIV侵袭的免疫系统,将HIV病毒清除干净,并且让整合进柏林病人自身细胞的HIV基因永远沉睡不醒。
“伦敦病人”被治愈,
治愈方法和柏林病人相同
有了第一例治愈,医生们信心满满地想要重复这个奇迹,但是因为种种原因,奇迹再没出现过。至于其中的原因我们将在文章最后一个部分予以讨论。直到今年3月,伦敦病人进入停药后的第30个月,并且体内没有出现HIV反弹,医生们才终于可以宣布他成为了第二个艾滋病得到治愈的患者。
伦敦病人名叫Adam Castillejo,2003年在他23岁的时候被确诊感染HIV。药物治疗让他与健康人并无二致,直到2011年他又被确诊患有4期淋巴瘤。为了治疗淋巴瘤,他需要接受骨髓移植,幸运的是他找到了一个拥有CCR5突变的供体。2017年10月,在接受骨髓移植之后的第16个月,他自愿停止了艾滋病药物治疗。2019年3月,在停止药物治疗后的第17个月,他的医生宣布了他的HIV感染可能被治愈的消息。然后今年的3月,在停药30个月并且体内检测不到HIV活病毒的时候,Castillejo决定公开自己的身份,成为其他艾滋病患者的“希望使者”。
然而在治愈之后,并不是HIV的一切痕迹都被抹消掉了。和柏林病人一样,伦敦病人体内的一些细胞仍然含有藏在细胞核中的HIV基因片段,只不过这些休眠的基因如同化石一般,再也无法兴风作浪了。伦敦病人体内99%的免疫细胞都来自包含CCR5突变的骨髓捐献者,说明骨髓移植非常成功,新建立起来的免疫系统也是防止HIV复发的有力保障。
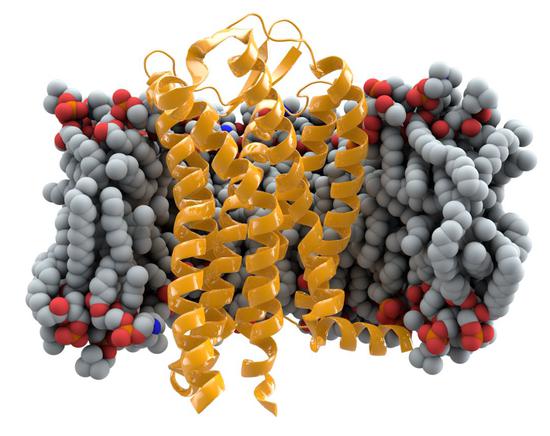 细胞膜表面CCR5受体蛋白,作者:Thomas Splettstoesser
细胞膜表面CCR5受体蛋白,作者:Thomas Splettstoesser
已经有了两个治愈案列,
这种疗法能否大规模应用?
虽然已有两例成功案例,通过骨髓移植治疗艾滋病仍是一种未得到大规模验证的试验性疗法。
骨髓移植本身也是非常危险的操作,试验对象很容易因为癌症和感染等等原因最终无法幸存,在服用药物可以抑制HIV病毒、维持感染者正常生活的如今,冒险去做骨髓移植并不符合病人利益最大化的原则,因此试验对象只能是那些与柏林病人、伦敦病人一样感染HIV同时罹患终末期血液系统癌症的病人。
另外,由于CCR5天然突变在人群中极为罕见,对于上面提到的试验对象来说,找到配型合适的CCR5突变骨髓捐赠是非常困难的事,这也大大限制了此种试验性疗法的应用。
那么为什么不能对造血干细胞进行基因编辑从而获得CCR5突变呢?
虽然现如今基因编辑技术已经相当成熟,也出现在一些血液系统癌症的治疗方案例如CAR-T中,但是由于造血干细胞在体外几乎无法培养和增殖,很容易就失去干细胞特性而分化成其他类型的细胞,失去了移植的价值。因此对于造血干细胞的基因编辑仍然非常困难,用基因编辑来制造CCR5突变以治疗艾滋病目前为止难以实现。
 基因编辑艺术插画(图片来源:Freepik.com)
基因编辑艺术插画(图片来源:Freepik.com)
不过,科学技术的进展日新月异,最新的一些研究已经让我们看到克服困难的曙光。虽然从理论发现到临床应用仍然有很长的路要走,相信在不远的未来,艾滋病这个梦魇也会成为历史。
